硝子体注射(抗VEGF療法)とは
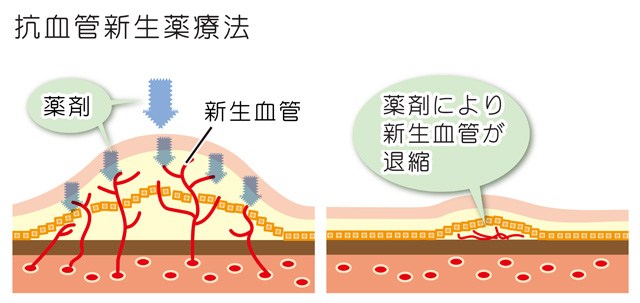 黄斑浮腫や脆弱で異常な新生血管の増殖を起こす疾患に対する高い効果が期待できることから、最近行われることが増えてきている治療法です。
黄斑浮腫や脆弱で異常な新生血管の増殖を起こす疾患に対する高い効果が期待できることから、最近行われることが増えてきている治療法です。
タンパク質であるVEGF(血管内皮増殖因子)はホルモンの一種で、網膜の血流が悪化すると産生されます。VEGFは、もろい異常な新生血管をつくり、血液や血液成分を漏出させる働きがあります。新生血管は脆弱で容易に破れしまうため硝子体出血を起こしやすく、血液や血液成分が漏出することで網膜や中心にある黄斑のむくみを生じやすくなります。さらに、新生血管と同時に異常な膜組織がつくられて網膜を引っ張り、網膜裂孔や網膜剥離につながるリスクもあります。
硝子体に抗VEGF薬を注射することでVEGFの働きを阻害し、出血や網膜・黄斑のむくみ、異常な新生血管や膜生成を抑制する治療が、抗VEGF薬硝子体注射です。
硝子体注射の対象となる疾患は、加齢黄斑変性、糖尿病網膜症・網膜静脈閉塞症による黄斑浮腫、強度近視による脈絡膜血管新生などがあり、アイリーア、ルセンティス、ベオビュ、マクジェンという4種類の抗VEGF薬から病態に適した薬を使います。
高い効果が見込める治療法ですが効果は一般的に3か月程度しか続かないため、定期的に検査して必要があれば再度治療を行います。
硝子体注射の治療の流れ
注射の3日前から
抗菌薬の点眼を行います。この点眼は、感染症予防を目的に行われます。
当日の硝子体注射
目の周囲を消毒し、洗眼を行います。
点眼麻酔を行ってから、黒目から3㎜程度離れた白目部分に極細の注射針を刺し、抗VEGF薬を注入したら硝子体注射は終了です。ほとんど痛みはなく、ある場合もかなり弱い痛みです。
ご帰宅
眼帯を付けてご帰宅いただきます。
術後のチェック
翌日、約1週間後、約1か月後にご来院いただいて診察・検査で状態をチェックします。
抗VEGF薬の効果が現れはじめるのは注射後1週間程度経過してからで、効果の持続は1~3か月程度です。ただし、状態により1回の注射のみで十分な効果を得られる場合もあります。
毎月1回の注射を3回続けて薬剤の濃度を高く保ち、その後は経過を慎重に観察して、必要があれば追加の注射を行うという治療が最も一般的に行われています。
硝子体注射による合併症
硝子体注射には、いくつかの合併症を起こす可能性があります。合併症について理解した上で治療を受けるかどうかを決め、予防できる合併症を起こさないための制限などをしっかり守ることが重要です。
感染症
注射針によって目の表面の細菌が眼球内部に入ってしまい、感染症を発症する可能性があります。深刻な状態になる場合もありますので、術前・術後の抗菌薬点眼は医師の指示通りにしっかり行うようにしてください。
眼組織損傷
注射針を刺す位置により、水晶体を傷付けると白内障の発症や進行を起こし、網膜を傷付けると出血や網膜裂孔・網膜剥離につながる可能性があります。
脳卒中や心虚血性疾患
はっきりとしたエビデンスはありませんが、抗VEGF薬が正常な血管に作用して、脳卒中や心筋梗塞などを起こす可能性が指摘されています。
術後の注意点
入浴・洗顔
感染症予防のために、当日のシャンプーや洗顔は禁止です。目に水が入らないように注意する必要がありますが、首から下のシャワーや入浴は可能です。ただし、顔や頭に汗をかくほど温まると、流れた汗が目に入る可能性がありますので、短時間の入浴にとどめてください。翌日にはシャンプーや洗顔が可能になります。
点眼
感染予防のために、翌日から1週間程度、お渡しした点眼薬を指示通りに点眼してください。
目ヤニ、充血、痛みなど気になる症状がある場合には、受診日ではなくてもすぐにご相談ください。
対応疾患
糖尿病網膜症
糖尿病で高血糖が続くと、全身の血管に大きなダメージを与えます。毛細血管が豊富な網膜に高血糖によるダメージが及んで発症する合併症が糖尿病網膜症です。深刻な状態になるまで自覚症状に乏しく、日本では中途失明の原因として長年上位を占めています。糖尿病には、糖尿病網膜症、糖尿病腎症、糖尿病神経障害という三大合併症がありますが、糖尿病網膜症の早期発見には定期的な眼科受診が不可欠です。糖尿病と診断されたら定期的に眼科を受診してください。
糖尿病網膜症が進行すると、脆弱で異常な新生血管が増殖して硝子体出血や網膜剥離など深刻な状態になる可能性があります。抗VEGF療法を行うことで新生血管の発生や成長を抑制する効果が見込めます。
網膜静脈閉塞症
網膜の静脈が詰まって閉塞した状態になっています。主な原因は高血圧や動脈硬化であり、閉塞で行き場を失った血液や血液成分があふれて、出血や黄斑浮腫などを起こします。目のかすみ、物が歪んで見える変視症、視力低下、視野欠損などの症状が現れますが、閉塞した静脈の種類や黄斑への距離などによって症状の内容や程度は変わります。また虚血状態の部分が出てくると新生血管ができはじめてしまうこともあります。
抗VEGF療法を行うことで、黄斑などのむくみを軽減し、新生血管の発生や成長を抑制する効果が期待できます。
加齢黄斑変性
黄斑は網膜の中心にあって、注視した物の細部を見分ける役割を担っていて、文字の認識も行われていることから、黄斑に異常があると深刻な視力低下、視野の中心が暗く見える、物が歪んで見えるといった症状が現れます。加齢黄斑変性は、長年浴びてきた紫外線などのダメージが蓄積して黄斑の組織が変性してしまう病気です。欧米では中途失明原因の第一位になっていて、日本でも患者数が増加傾向にあります。
ゆっくり進行する萎縮型と、急激に悪化することがある滲出型に分けられます。滲出型は、網膜に隣接した脈絡膜に新生血管が増殖して出血を繰り返します。
滲出型の加齢黄斑変性症は、抗VEGF薬の注射によって新生血管の発生や成長の抑制が期待できます。
レーザー光凝固術
 眼球の奥にある眼底の病変部にレーザー光を照射し、凝固することで進行を阻止する治療です。視力の回復はできませんが、現在の視力をできるだけ残して悪化を防ぐ治療として有効です。
眼球の奥にある眼底の病変部にレーザー光を照射し、凝固することで進行を阻止する治療です。視力の回復はできませんが、現在の視力をできるだけ残して悪化を防ぐ治療として有効です。
レーザー光凝固術の治療の流れ
点眼麻酔を行ってレーザー用のレンズを当て、専用の細隙灯顕微鏡で詳細に観察しながらピンポイントな位置にレーザーを照射します。疾患や状態によって変わりますが、1回のレーザー治療は5~10分程度で終了します。目の奥に照射する場合、熱感をともなうような痛みを感じることがあります。
網膜剥離でレーザー光凝固術の治療を受けた場合には安静を保つ必要がありますが、それ以外の場合には術後の制限はほとんどありません。なお、広範囲への照射が必要になる糖尿病網膜症や網膜中心静脈閉塞症の場合には、1週間程度間を開け、何度かに分けて照射を行う必要が生じることがあります。
糖尿病網膜症
糖尿病による高血糖で網膜の毛細血管がダメージを受け、虚血を起こすと脆弱で異常な新生血管が増殖し、硝子体出血や網膜剥離など失明につながる可能性のある状態になる場合があります。網膜の虚血を起こしている部分をレーザー光凝固術で凝固することで、新生血管の発生や増殖を予防します。
網膜静脈閉塞症
高血圧や動脈硬化などを原因として、網膜の静脈が閉塞してしまう疾患です。行き場を失った血液があふれ、文字認識など細かい部分を見分ける黄斑の浮腫や、脆弱で異常な新生血管が増殖して網膜剥離や硝子体出血などを起こす可能性があります。閉塞した病変部をレーザー光凝固術で凝固し、浮腫の改善や、新生血管の発生・増殖を予防します。
加齢黄斑変性
黄斑は網膜の中心にあって、物の細部を見分けて文字の認識なども行います。黄斑の中心には少しくぼんだ中心窩があり、特に高精細な視覚情報を得られる重要な部分です。加齢黄斑変性は、加齢が主な原因で起こる疾患で、進行が遅い萎縮型と、進行が早い滲出型に分けられます。欧米では長く中途失明原因として第一位を占めており、日本でも滲出型の加齢黄斑変性が増加傾向にあります。発症に、長年浴びてきた太陽光、高血圧、食生活などが関わっているとされているため、日本で発症者数が増えているのは生活習慣の欧米化が関与していると考えられています。
黄斑や中心窩はデリケートな組織であり、レーザー光凝固術でダメージを受けるリスクがありますので、主に周辺への照射が行われます。
網膜剥離
網膜に孔が開く網膜裂孔を生じると、網膜の裏側に水分が入り込んで網膜を浮かしてはがし、やがて網膜剥離を起こす可能性があります。網膜裂孔や、剥離の範囲が狭い場合、レーザー光凝固術で網膜を凝固して癒着させ、剥離の進行を抑えることができます。ただし、レーザー光凝固術による治療が困難で手術が必要なケースもあります。また、出血が起こっている場合、レーザー光凝固術では漏れ出た血液を除去することはできませんので、視力改善までに時間がかかることもあります。
網膜格子状変性は網膜が弱く網膜裂孔や網膜剥離のリスクが高い状態であり、それを防ぐためにレーザー光凝固術が行われることがあります。特に硝子体から網膜が引っ張られている場合などは、レーザー光凝固術が適しているケースです。なお、網膜格子状変性は網膜の周辺部に生じることが多いため、見る機能で重要な役割を果たす黄斑周辺などへの照射が必要になることはほとんどなく、視力低下などの合併症を起こす心配もありません。




